腦癌曙光丨日本東京工業大學、大阪醫科藥科大學、筑波大學與京都大學的聯合研究團隊,成功開發出一種用於硼中子捕獲治療(BNCT)的新型硼藥劑,並證明可讓神經膠質瘤等惡性腦腫瘤細胞高選擇性、及高濃度地吸收。於動物實驗中證實具高治療效果,並能顯著地提高大鼠模型的存活率。
撰文:Yuuki@Medical Inspire 醫.思維丨圖片來源:Gorodenkoff@Shutterstock、Siam Stock@Shutterstock、難治性悪性脳腫瘍の中性子捕捉治療に有望な薬剤の開発-従来の1/50の投与量で高い腫瘍治療効果を実現-@京都大学丨資料來源:《Journal of Controlled Release》期刊
腦癌曙光丨日本研究:神經膠母細胞瘤治療現曙光!新抗癌藥有效提高存活率至70%。
日本東京工業大學科學技術創新研究所及化學與生命科學實驗室、大阪醫科藥科大學醫學院腦神經外科學系研究小組、筑波大學質子治療中心與京都大學綜合輻射核科學研究所的聯合研究團隊,成功開發出一種用於硼中子捕獲治療(BNCT)的新型硼藥劑「PBC-IP」,並證明可讓神經膠質瘤等惡性腦腫瘤細胞高選擇性、及高濃度地吸收。在動物實驗中,當採用對流增強輸送(CED)方法將藥物給予大腦時,更能以一般硼藥物的常用劑量之1/50,而得出較高的治療效果,有效提高患病大鼠的存活率。
團隊已將研究成果於日本時間6月29日發表在國際醫學期刊《Journal of Controlled Release》上。

硼中子捕獲療法(BNCT)
硼中子捕獲療法(Boron Neutron Capture Therapy,BNCT)是目前一種新式並發展中的癌症治療技術,原理是利用含有可於腫瘤細胞中聚集穩定的同位素硼-10(10B)之藥物,配合熱中子(Thermal Neutron)調控照射腫瘤部位而引發放射反應作用,使腫瘤細胞從內被由硼中子反應所產生的高能量粒子摧毀,同時減少對鄰近正常組織細胞的影響,以提供一種可以高度選擇性地以腫瘤細胞為靶,同時產生較少輻射傷害的放射治療法。
BNCT目前因直到現時仍未納入醫療院所的正式編制,僅在美國、歐洲、日本、阿根廷和台灣用於臨床試驗。常用於復發惡性頭頸部癌症的治療,與替代常規放射治療無法通過切除治療的原發性惡性腦腫瘤,如膠質瘤的方法。根據清華大學的一項研究指出,BNCT治療肝癌的動物實驗亦已成功,將有機會拓展至人類身上。
研究目的與方法
目前,4-borono-L-phenylalanine(L-BPA)為現時唯一獲批准用於BNCT的硼藥劑,惟對於高惡性程度的神經膠質瘤,仍需要開發一種比起L-BPA,更能對神經膠質瘤細胞具有高硼吸收能力的藥物,才能達至足夠的治療效果。為此,研究團隊以針對葉酸受體α(FRα)於膠質瘤細胞中高表達的特性,結合了作為FRα配體的葉酸部分結構(蝶酰基)、容易與血液中的白蛋白結合的白蛋白配體(iodophenyl基)與含有12個硼原子的硼源素dodecaborate,再利用血白蛋白中的滲透增強性與滯留作用(EPR),成功地增加了其血液滯留和腫瘤蓄積性,開發出硼藥劑pteroyl-closo-dodecaborate- conjugated 4-(p-iodophenyl)butyric acid(PBC-IP)。
在評估了人類及大鼠模型中神經膠質瘤細胞對PBC-IP的吸收能力後,研究結果顯示,硼的吸收量比L-BPA高出10至20倍。研究人員於移植了膠質瘤中惡性程度特別高的神經膠母細胞瘤之小鼠模型上,於其尾靜脈注射了PBC-IP並配合中子照射,最終得出腫瘤生長被顯著抑制的效果,與相同劑量的L-BPA給藥相比,亦可見明顯更高的抑制結果。
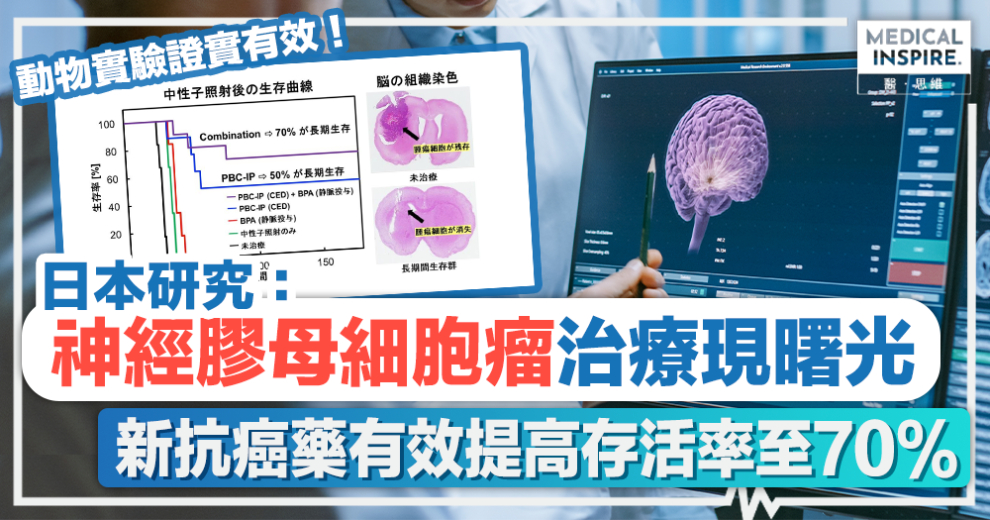
除此之外,團隊向神經膠質瘤大鼠模型,透過對流增強輸送法(CED),即一種通過直接灌注大量組織使治療藥物有效輸送到大腦的方法,將PBC-IP局部給予至其腦部受影響區域,並進行中子照射實驗後,比起L-BPA給藥組平均生存時長的37日,PBC-IP給藥組的生存日數被顯著延長。在180日後仍有50%存活率;而對於PBC-IP與L-BPA併用給藥組更有70%依然存活。研究人員對長時間存活大鼠的大腦透過組織學染色法觀察,發現並無腫瘤細胞殘留。
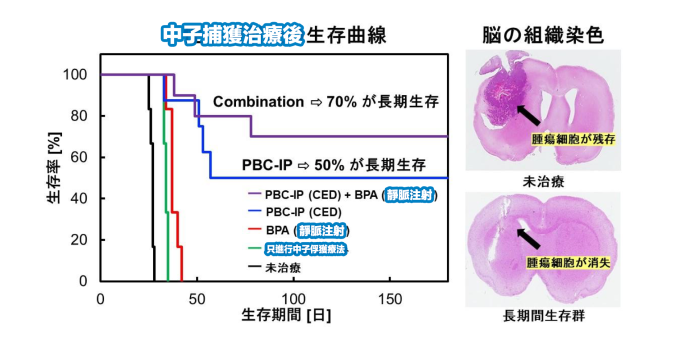
研究發現PBC-IP用於BNCT治療能達至優異的腫瘤治療效果
研究人員指出,無論是以靜脈注射或是透過CED方法局部給予PBC-IP,均能在神經膠質瘤甚至神經膠母細胞瘤的動物模型中,達至優異的腫瘤治療效果。特別是當使用CED方法時,所用的劑量僅為硼藥物常用劑量的1/50,便已能產生很高的治療效果。相信可對於難治性惡性腦腫瘤的治療開發持有深遠的影響。
因目前神經膠母細胞瘤是膠質瘤中惡性程度最高的一種,亦為所有癌症中預後較差的難治性癌症,在5年生存率不足10%。無論是外科手術、化療還是放射性治療均有著較差的治療效果。是次研究所開發的用於BNCT治療的PBC-IP藥物,於被皮下移植了人類膠母細胞瘤的老鼠模型中顯示出很高的腫瘤生長抑製作用,且通過CED方法於腦內給藥,使70%大鼠模型的腫瘤消失,顯示出極高的治療效果。團隊期望研究成果可為目前難以治療的神經膠母細胞瘤提供了新的治療可能性。
與L-BPA具不同細胞攝取機制的PBC-IP,擴大了BNCT療法可適用的癌症治療,對於L-BPA所無效的癌症亦顯示出了效果。團隊預計PBC-IP不僅是對於神經膠母細胞瘤,亦可為其他難治性癌症的治療提供重大貢獻。未來,團孩將對於PBC-IP攝取機制進行詳細解析,有望使其成為用於治療神經膠質瘤的新藥物。