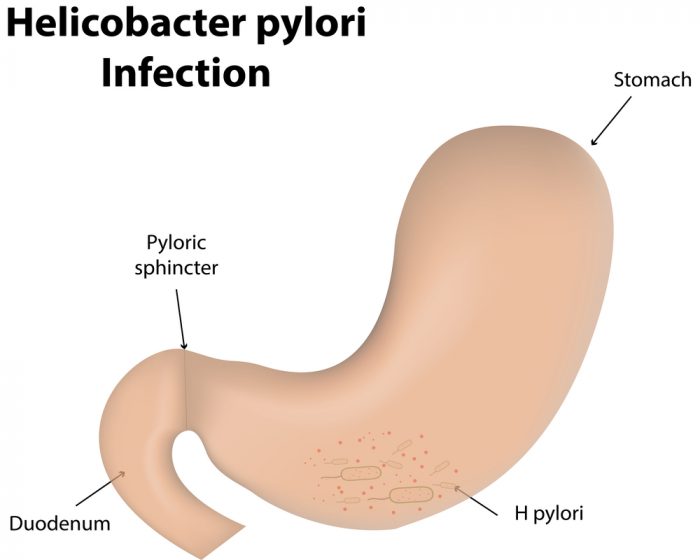
資料顯示,帶有幽門螺旋菌(H. pylori)的人士佔本港約一半人口,可見此菌十分普遍。其確實成因及傳播途徑仍然未明,估計是由接觸到受細菌污染的食物、食水、體液、嘔吐物或排泄物傳染引致,因此更可謂防不勝防。此外,帶菌者的同住人士也是感染的高危一族,研究發現,患者家庭成員約有20%至30%的受感染機會,雖然醫學界未有定論,但很有可能是因為家庭中成員飲用的水源相同,又或者是用餐時沒有使用公筷,而互相傳染。
嚴重可引致胃癌
雖然帶菌者人數不少,但絕大部分帶菌者並沒有任何症狀及影響。然而,由於幽門螺旋菌以侵蝕胃壁黏膜生存,對於一些較年長、生活習慣不良、胃壁功能較差等得人士較容易會引起胃部疾病,例如十二指腸及胃潰瘍、急性或慢性胃炎,更嚴重可能會誘發細胞變異,引致胃癌或罕見的低惡性胃淋巴癌。
一旦患上胃炎、消化性潰瘍等疾病,患者通常會出現胃病、胃脹、打嗝、噯氣、食欲不振,甚至突然貧血、消瘦等症狀,但由於它們都不是特有症狀,患者容易與普通腸胃不適混淆,以致忽略病情。
現時,醫學界已有多種幽門螺旋菌測試方法,包括呼氣測試(又稱為「碳13幽門螺旋菌呼氣測試法」)、照內窺鏡抽取胃黏膜組織、驗血、糞便檢查等,但較常會採用呼氣測試,因其創傷性較低又具備極高的准確性。患者只需要空腹3至4小時,然后收集第一個呼氣樣本,接著服食1粒尿素藥丸,約15分鐘后,再進行第二次呼氣測試。由於幽門螺杆菌上的酶會與尿素產生化學作用,產生帶「碳13」的二氧化碳,如在第二次呼氣測試的樣本中檢驗出「碳13」,便代表患者受感染。
避免吸煙吃辛辣
受感染沒有病征的人士,一般無須接受治療﹔相反,已出現病征的患者則必須用藥清除體內的菌,以減低復發機會。治療幽門螺旋菌的第一線治療,一般包括1至2星期的兩種抗生素及強抑酸劑「質子泵抑制劑」(Proton pumup inhibitor(PPI))。殺菌率可接近90%,但最近研究發現,幽門螺旋菌現已出現較高抗藥性,患者或需接受第二線,甚至是第三線殺菌治療。完成治療后,患者需要在4星期后再次進行呼氣測試,若化驗結果呈陰性,代表病菌已清除。
值得一提的是,有很多患者都有同一疑問:康復者會否與帶菌的家人再次交叉感染?其實當幽門螺旋菌治療后,復發機會不高,因此無須過分擔心,但盡量避免辛辣食物、咖啡及吸煙等,以免刺激胃酸分泌,削弱胃壁黏膜的保護力。
|
測試幽門螺旋菌方法 |
|
|
測試方法 |
簡介 |
|
照內窺鏡 |
先抽取胃部組織,再利用快速尿素測試或組織病理化驗檢測,准確度高,又可同時診斷胃部其他疾病,如胃潰瘍、胃癌等,惟入侵性較高 |
|
碳13呼氣測試 |
需要約3至4小時空腹時間,准確度很高,但不能直接診斷胃部其他疾病 |
|
血液抗體測試 |
抽取血液樣本化驗,但准確度較低,未能在療程后得知病菌仍否存在 |
|
大便抗體測試 |
收集糞便樣本化驗,但較不衛生和不方便 |
Text by 劉紹輝醫生