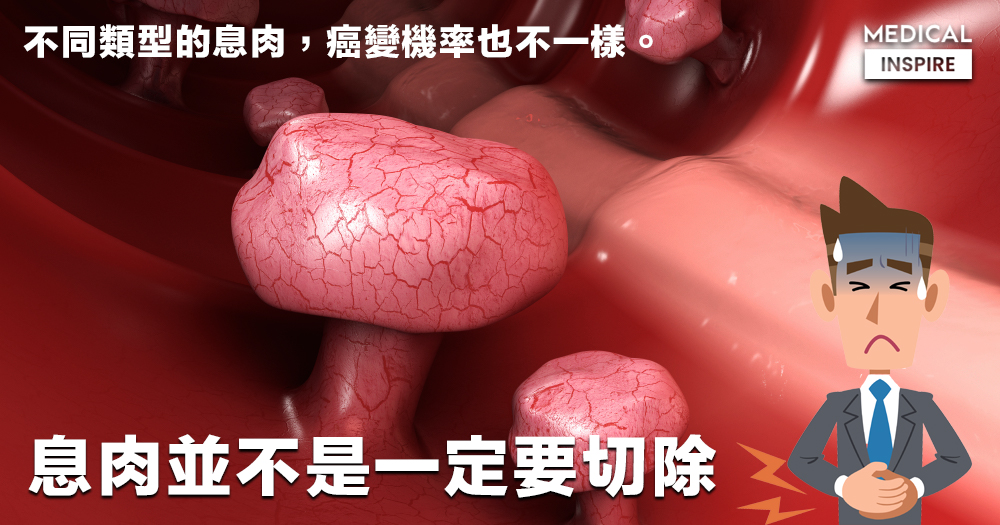
息肉給大家的印象,總是往負面方向去的。然而,息肉並未有想像中的恐怖。息肉有不同的種類,各有不同的形成原因及影響。
息肉有哪幾種?
息肉(polyp),泛稱人體體表或體內凸起的病灶。皮膚上有,內臟包括胃、膽囊、子宮裡也有,性質上的不同令到處理方式也不同。而要大腸裡頭發現凸起物,都可以稱為息肉,但並非都跟大腸癌有關。

腺瘤性息肉
一般被認知為會逐漸長大並轉變為大腸癌的息肉,不過其實風險真正高的是進行性腺瘤(advanced adenoma),根據世界衛生組織的分類,指的是有較高風險轉變為癌症的腺瘤,也就是那些1公分以上、病理化驗後有絨毛成分(villous component)、高度細胞異型變化(high-grade dysplasia)的腺瘤。
增生性息肉
這種息肉非常常見,但是癌變的風險非常低,常見於直腸或乙狀結腸的成群微小息肉,50歲以上成人幾乎將近一半的人會有這種息肉,愈年長愈多,有吸煙人士也會比較多。因為這種息肉風險極低,臨床上不會去切除或摘除。
有一類與增生性息肉十分類似,但是具有癌變可能性的息肉叫做「鋸齒狀腺瘤」,就必須予以切除。
發炎性息肉
這類息肉有時候看起來紅紅的很嚇人,常被誤以為是已經癌變的腺瘤性息肉,其實它不太會進展為癌,但是由於血管豐富,偶爾會發生出血,所以有時候醫生還是會把它切掉。這種息肉常見於50歲以下、尚未到大腸癌篩檢年齡的年輕族群。
青年性(幼年性)息肉
這種息肉多半發生在較年輕的族群,癌變機率低,但是跟發炎性息肉一樣,有時候也會出血,所以醫師也會把它切掉。
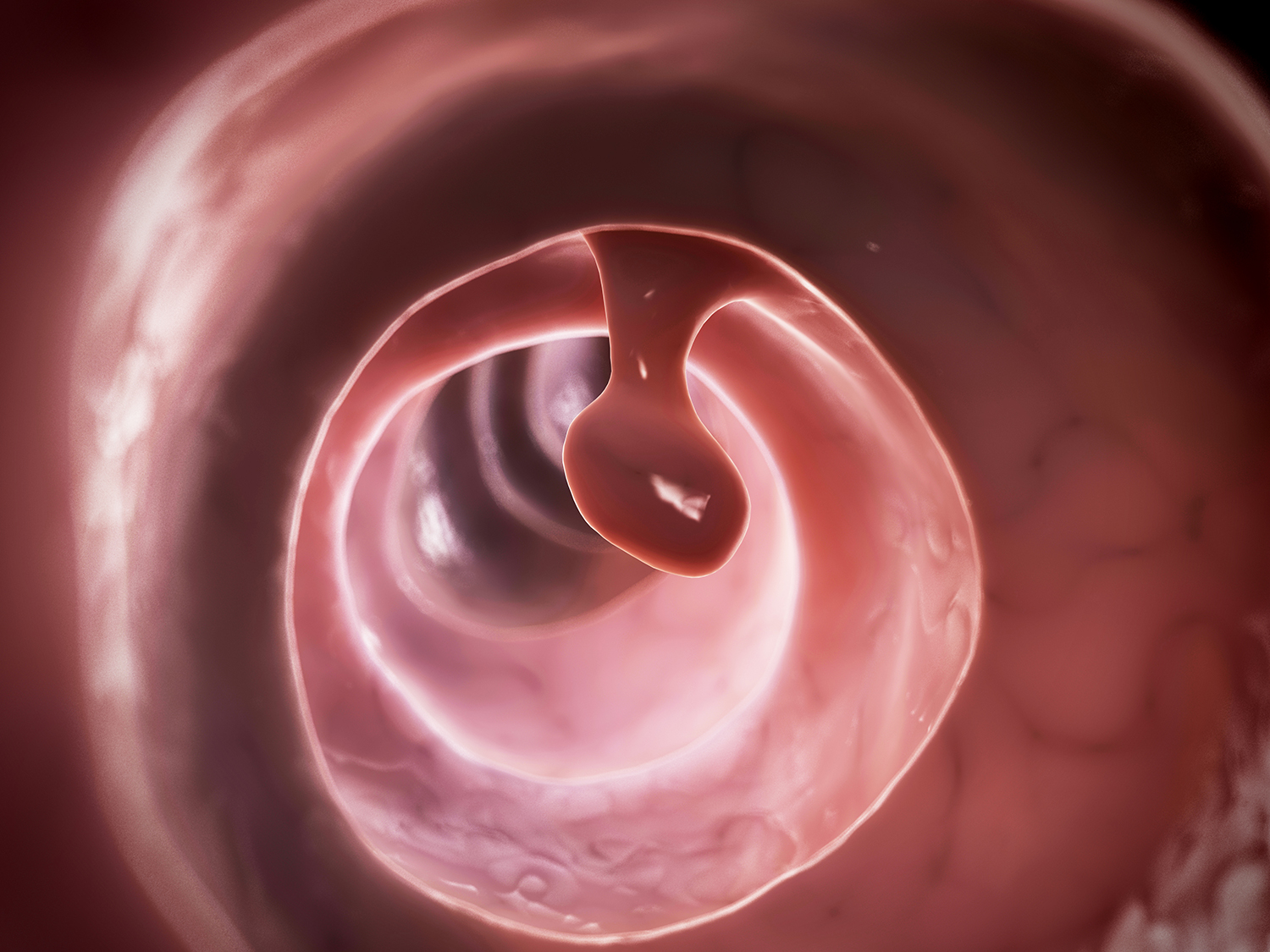
哪些息肉要割除?
並非所有息肉都是必須切除的。一般而言,腺瘤性息肉是一定要切除的,至於其他息肉是否要切除,就看醫生的診斷能力與臨場判斷。在某些狀況下,部份非腫瘤性息肉在內視鏡下看起來像腫瘤性息肉的時候,醫生為了不遺留腫瘤性病灶在腸子裡面,也會先把息肉切除後,留待病理化驗出爐再進行最後診斷。
息肉的大小與數目重要嗎?
腺瘤性息肉的大小與數目,與未來再長出類似病灶(腺瘤性息肉),甚至癌的風險是有關係的,也是大腸鏡檢後進行風險分級非常重要的資訊。在單次大腸鏡發現超過三顆以上的腺瘤性息肉,或不論顆數、但有一個進行性腺瘤的人,未來數年內再長出腺瘤性息肉的風險,會高於只有一、兩顆小腺瘤或完全沒有任何腺瘤性息肉的人,因此必須規律地追蹤。
Source : WebMD
Text by Medical Inspire
更多有關大腸癌的資訊: