免疫療法│由日本神戸大學大學院醫學研究科青井孝之教授所領導的研究團隊,23日於國際科學期刊《Stem Cell Reports》上發表一項研究,指其團隊成功iPS細胞技術將體外擴增培養技術所衍生的ɤδT細胞中,再生出新的有效對抗供體以外的患者癌症細胞的iɤδT細胞。望能將量產的iɤδT細胞應用於腫瘤免疫治療中。
撰文:Yuuki@Medical Inspire 醫.思維 │ 圖片來源:ヒトiPS細胞から様々な癌を攻撃するɤδT細胞を作製 癌に対する免疫細胞療法の新たな武器に、Ground Picture@Shutterstock、Ph-HY@Shutterstock、NDAB Creativity@Shutterstock │ 資料來源:日本神戸⼤學大學院醫學研究科研究團隊
癌症免疫療法 │ 日本研究:成功製出可攻擊各種癌症免疫細胞,有望於大規模生產,降低患者治療成本。
淋巴細胞T細胞免疫療法是一種癌症的免疫治療,用意為提高人體自身的免疫細胞以攻擊癌細胞。已知淋巴細胞ɤδT細胞可攻擊各類型、甚至包括非提供者本人的癌細胞,但要將少數供體的ɤδT細胞增加到可治療大量患者的數量,以目前用於治療用途的製造方法仍尚未實現。日本神戸大學大學院醫學研究科青井孝之教授所領導的研究團隊,成功以人工誘導多能幹細胞,簡稱iPS細胞技術(Induced pluripotent stem cell technology),將體外擴增培養技術所衍生的ɤδT細胞中,再生出新的ɤδT細胞,團隊將其名命為「iɤδT細胞」。
研究團隊發現,這些iɤδT細胞可有效對抗與其原始提供者之無關係者的大腸癌細胞、肝癌細胞及白血病細胞,意味著iɤδT細胞對於供體以外的患者癌症治療有效。望能以可量產的iɤδT細胞應用於腫瘤免疫治療中。團隊已將研究結果於23日發表在國際科學期刊《Stem Cell Reports》上。

研究目的及方法
研究團隊指出,白血球中的一種淋巴細胞ɤδT細胞已被證實可攻擊各種類型的癌症,且因其是以非依存性識別人體內由遺傳基因所決定的人類白血球抗原,意味著即使是非患者本人的ɤδT細胞,也能對抗其癌細胞。惟從血液中所製備的ɤδT 細胞擴增能力有限,儘管可以在體外擴增患者自身的ɤδT細胞,但須幾少數供體血液中的細胞增加至足以治療大量患者的數量,目前還尚未實現。有見及此,於體外增生ɤδT細胞一直是發展癌症免疫治療中的一大課題。
過去曾有研究利用由山中伸彌教授所發明的iPS細胞技術,將可攻擊癌細胞的殺傷性 T細胞生成iPS細胞,即通過向血液、皮膚等細胞中引入少量因子,在特定條件下培養,重編程為未成熟細胞,利用其具增殖能力的特性,大量生產功能強大的再生T細胞。是次研究則進行了臨床試驗,透過從末梢血中衍生ɤδT細胞作製出的iPS細胞,成功產生出新的ɤδT細胞,並將其命名為「iɤδT細胞」。
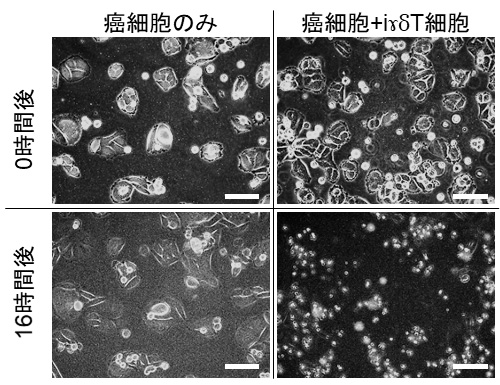
研究團隊有望於iɤδT細胞量產並應用於癌症免疫治療
研究團隊發現,iɤδT細胞可以攻擊與其原始供體不同的大腸癌細胞、肝癌細胞及白血病細胞,意味著iɤδT細胞對於細胞提供者以外的患者癌症治療有效。
透過iɤδT細胞基因表達的綜合分析,團隊更發現存在於末梢血液中最原始的ɤδT細胞,與研究中所再生出的iɤδT細胞非常相似。團隊指出在是次研究中,研究人員以動物細胞和血清的方法生產出iɤδT細胞,但他們已成功地通過不使用是次方法以生產出iɤδT細胞,更指該項未發表的方法將更適合臨床應用。團隊認為,未來iɤδT細胞有望用於癌症的免疫細胞治療。
團隊對於以iPS細胞技術創造出功能強大免疫細胞治療製劑抱有期望
另外,團隊指出,因對於iPS細胞進行基因操作相對容易,對於可研發出更強大的免疫細胞治療製劑抱有很高的期望。加上此技術涉及提高細胞活性的基因操作,對於T細胞免疫治療:TCR-T療法及CAR-T療法也可應用。現今正主力發展的兩種T細胞免疫療法類型為:基因修改T細胞受體療法(TCR-engineered lymphocyte therapy,TCR-T)及嵌合抗原受體T細胞療法(chimeric antigen receptor T cells,CAR-T)。
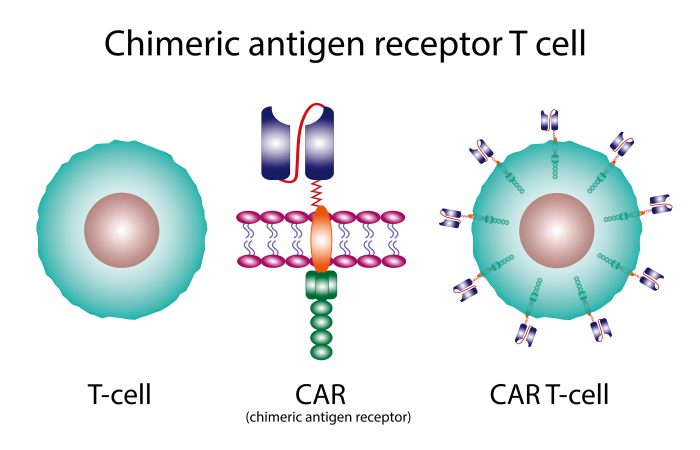
惟TCR-T只能對抗與其提供者相同之人類白血球抗原(human leukocyte antigen,HLA)所結合的癌細胞,而HLA由一組特殊的遺傳基因所決定,其基因組卻於人的族群中存在著很大差異,即TCR-T療法只能對自己或是親屬的細胞有效;至於CAR-T則常會出現移植後錯誤辨認癌細胞、攻擊到患者的正常細胞問題,且此類治療目前為通過將CAR基因導入患者自身的T細胞進行定制,每位患者須付極為昂貴的治療費用。
研究團隊表示,在任何一種情況下,使用該基因操作技術,有望可提前批量生產品質安定的治療既製藥品,而非為每個患者定制,將可大大降低每位患者的治療成本。