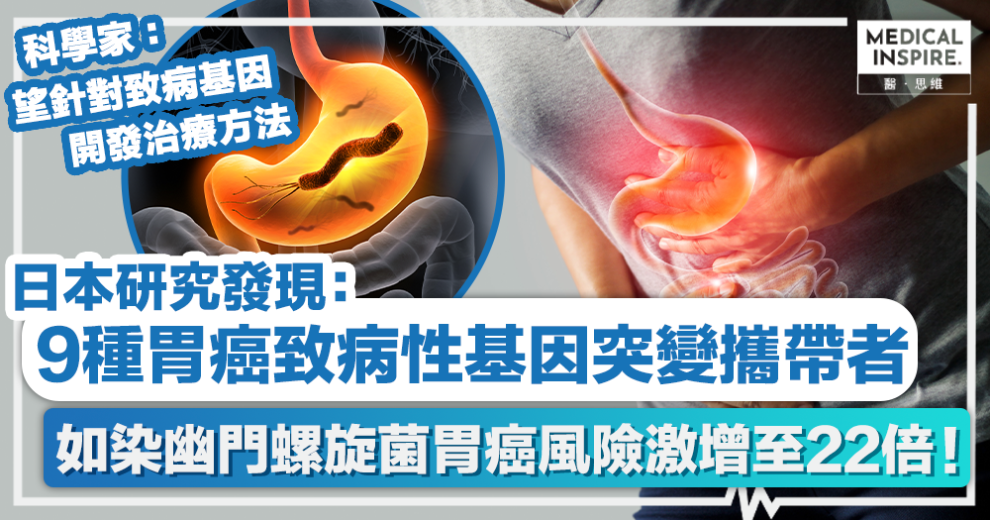
幽門螺旋菌 │ 由日本各範疇專家所領導的國際聯合研究小組,上月30日於綜合醫學期刊《The New England Journal of Medicine》上發表一項研究,指其團隊發現有9種遺傳基因的致病變異攜帶者,若感染幽門螺旋桿菌會令患胃癌風險大幅增加。望以此發現為未來胃癌基因醫學提供貢獻,對胃癌提供更合適的預防或治療措施。
撰文:Yuuki@Medical Inspire 醫.思維 │ 圖片來源:PopTika@Shutterstock、peterschreiber.media@Shutterstock、Peakstock@Shutterstock │ 資料來源:《新英格蘭醫學期刊》、日本理化學研究所
幽門螺旋菌 │ 日本研究發現:9種胃癌致病性基因突變攜帶者、如染幽門螺旋菌胃癌風險激增至22倍!
過去不少研究皆指出幽門螺旋桿菌感染與胃癌有著密切關聯,國際癌症研究機構(IARC)於1994年便將幽門螺旋桿菌列為第一類致癌物,可引致胃癌。日本理化學研究所生命醫科學研究中心基礎技術開發研究組特別研究員碓井喜明、研究團隊長桃沢幸秀及愛知縣癌症中心研究所癌症預防研究範疇松尾惠太郎各範疇專家所領導的國際聯合研究小組發現,有9種遺傳基因的致病變異與胃癌風險相關,而若這些致病性突變基因攜帶者感染幽門螺旋桿菌更會令患胃癌風險大幅增加,而根除幽門螺旋桿菌對預防胃癌的實際效果尚需要進一步研究。
研究人員望此發現能為胃癌基因醫學提供貢獻,如研究提高診斷的準確性或開發針對致病基因的治療方法等,以為胃癌提供更合適的預防措施。團隊已將研究結果於日本時間3月30日發表在綜合醫學期刊《新英格蘭醫學期刊(The New England Journal of Medicine,NEJM)》上。
研究目的及方法
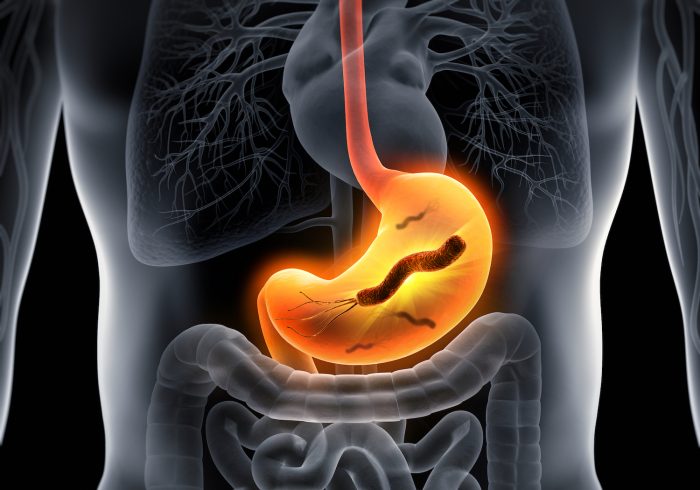
幽門螺旋桿菌(Helicobacter pylori,H. pylori)主要寄生在胃黏液或黏液細胞內,是唯一能存活於胃酸的細菌。它們會分泌引起發炎反應的酵素,破壞胃表皮細胞,引發慢性胃炎。加上感染幽門螺旋桿菌會誘發大量胃酸分泌,可導致黏膜受損,而令胃或十二指腸出現潰瘍,也被證實了與胃部等淋巴瘤癌症相關。因並非所有幽門螺旋菌帶菌者都會出現嚴重併發症,所以感染的嚴重性常被低估。而對於致癌性基因突變以及其作用,結合幽門螺旋桿菌感染對於患胃癌風險的影響則尚未被廣泛評估。
研究團隊使用了超過11,000名日本胃癌患者及超過44,000名非癌症人士對照組,進行了大規模病例對照研究,以調查與胃癌風險相關的致病基因及其特徵。又利用理化學研究所獨創的基因組解析方法,對由日本生物樣本庫(BioBank Japan,BBJ)及愛知縣癌症中心醫院流行病學研究(HERPACC)所收集的胃癌患者群及對照組人士進行了27種遺傳性腫瘤相關的基因分析。結果發現,有9個基因,包括APC、ATM、BRCA1、BRCA2、CDH1、MLH1、MSH2、MSH6、PALB2,其致病性變體與胃癌風險相關,並揭示了每個基因的臨床特徵,發現每個基因的致病變異攜帶者比例和診斷年齡存在差異。
基因突變與幽門螺旋桿菌感染產生相互作用
研究人員指出,遺傳因素和幽門螺旋桿菌感染都會影響胃癌的發展,因此須將兩者結合以評估實際風險。在分析所揭示的9個胃癌相關基因致病變異和幽門螺桿菌感染信息後,發現涉及同源重組修復功能(即具修復DNA雙鏈斷裂能力)的基因簇,包括ATM、BRCA1、BRCA2、PALB2,其致病變異與幽門螺旋桿菌感染對於胃癌風險存在相互作用,而基因突變與幽門螺旋桿菌感染的組合所顯示出的胃癌風險高於其單獨存在的胃癌風險。
研究結果表明,當幽門螺旋桿菌所持有的CagA蛋白質注入胃癌起源的胃上皮細胞後,可引起DNA雙鏈斷裂,或破壞同源性重組修復的複雜機制等狀況,誘發導致胃癌發作的突變基因積累。若與同源重組修復功能相關的致病變異本已作為遺傳因素存在於體內,幽門螺旋桿菌CagA的基因破壞活性便會加強,令患胃癌風險增加。
基因突變者感染幽門螺旋桿菌後患胃癌風險比非攜帶者大幅增加
研究小組計算了人們在85歲前患胃癌的累積風險,發現對於幽門螺旋桿菌呈陰性人士,無論是否攜有致病性基因突變,均為不低於也不高於5%;而幽門螺旋桿菌呈陽性人士,對於非基因突變攜帶者為14.4%,但對於基因突變攜帶者則提高至45.5%。可見下表:
| 非基因突變攜帶者 | 基因突變攜帶者 | |
|---|---|---|
| 沒感染幽門螺桿菌 | 1.00:基準 | 1.68 (0.59 – 4.83) |
| 幽門螺桿菌帶菌者 | 5.76 (4.88 – 6.80) |
22.45 (12.09 – 41.70) |
()内為95%CI
研究團隊建議,此結果表明了攜有同源重組修復功能基因致病突變人士,通過檢測幽門螺桿菌感染和根除治療,或可以顯著降低胃癌風險的可能性。
研究小組指出,因結果基於所參與研究的人群,所以在其他遺傳和環境因素也可能會影響個體的患病風險。且在發現應用於臨床前,還須對根除幽門螺旋桿菌於預防胃癌的實際效果或該何時根除等作進一步研究驗證。團隊認為,研究成果有望為胃癌基因醫學作出貢獻,希望可提高診斷的準確性或開發針對致病基因的治療方法等,以為胃癌提供更合適的預防或治療措施。